Кальций действительно необходим для крепких костей, но этим его роль не ограничивается. Когда кости теряют плотность, а кальций одновременно обнаруживается в сосудах и мягких тканях, возникает так называемый кальциевый парадокс — ситуация, в которой важен не только объём кальция, но и то, как организм им распоряжается.
Что такое кальциевый парадокс
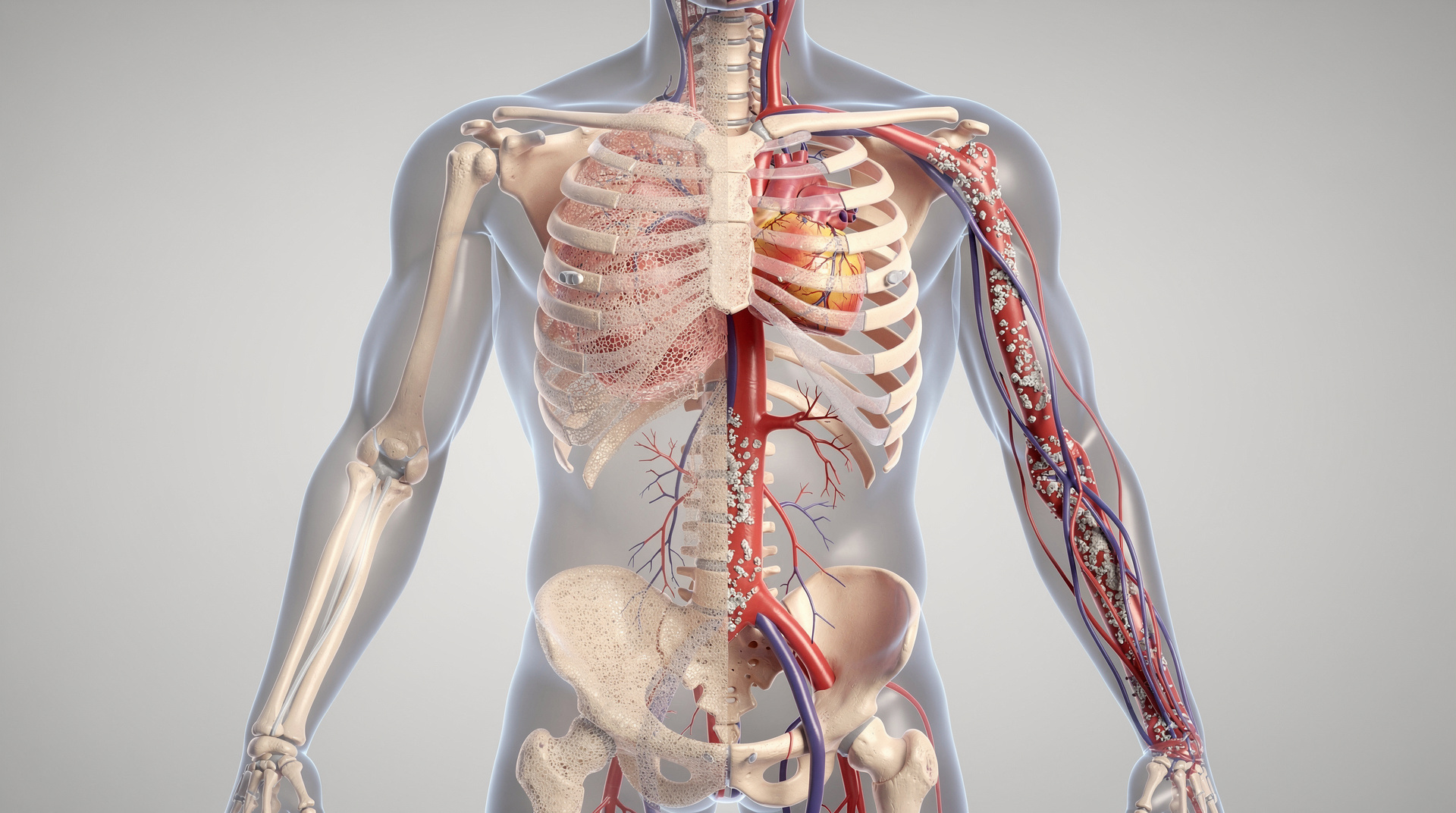
С детства многим знакома простая формула: молочные продукты, кальций, крепкие кости. В этом есть доля истины, но в реальной физиологии всё устроено сложнее. С возрастом у многих людей снижается плотность костной ткани, появляются остеопения и остеопороз. И в то же время в медицинских заключениях всё чаще встречается другое слово — кальцификация, то есть отложение кальция в сосудах, клапанах сердца и мягких тканях.
Такое сочетание и называют кальциевым парадоксом. Суть не в том, что кальция обязательно слишком мало или слишком много. Проблема в том, что он распределяется не туда, где особенно нужен.
Важно понять главный принцип: кальций — не просто строительный материал для скелета. Он жизненно необходим для:
- сокращения сердца;
- работы мышц;
- проведения нервных импульсов;
- свёртывания крови;
- множества обменных процессов.
Если организму придётся выбирать между сохранением кальция в костях и поддержанием работы сердца и нервной системы, выбор всегда будет в пользу жизненно важных функций. Именно поэтому уровень кальция в крови поддерживается очень жёстко.
Почему анализ крови на кальций часто бывает нормальным
Около 99% запасов кальция находится в костях. Их можно представить как стратегический резерв, а кровь — как оперативную систему, где кальций нужен постоянно и в строго определённой концентрации.
Если кальция в крови становится меньше, организм не ждёт улучшения питания. Он быстро берёт кальций из костной ткани. Поэтому даже при сниженной плотности костей анализы крови на кальций нередко остаются в пределах нормы.
При этом кость — не пассивный склад. Костная ткань живая, она постоянно обновляется. Кальций непрерывно перемещается между костями и кровью:
- часть выходит из костей;
- часть вновь встраивается в костную ткань;
- процесс идёт постоянно и регулируется множеством сигналов.
Отсюда и возникает логичный вопрос: если система такая точная, почему она начинает давать сбой? Ответ прост — кальций сам ничего не решает. Направление его движения определяется условиями, гормонами, уровнем нагрузки, воспалением и работой других регуляторов.
Четыре ключевых фактора, которые нарушают распределение кальция
Обычно проблема не сводится к одной причине. Чаще это сочетание нескольких факторов.
1. Возраст и гормональные изменения
С возрастом кости обновляются медленнее, а потеря костной массы начинает опережать её восстановление. У женщин после менопаузы этот процесс особенно ускоряется из-за снижения уровня эстрогенов.
Эстрогены помогают:
- удерживать кальций в костной ткани;
- сохранять эластичность сосудов;
- снижать выраженность хронического воспаления в сосудистой стенке.
Когда уровень эстрогенов падает, кости быстрее теряют минералы, а сосуды становятся более уязвимыми к структурным изменениям. В таких условиях кальцию легче задерживаться в стенке сосуда.
2. Недостаток механической нагрузки
Кость нуждается в нагрузке. Это один из главных стимулов для поддержания её плотности. Когда человек двигается, напрягает мышцы, выполняет силовые упражнения, организм получает сигнал: конструкцию нужно укреплять.
При малоподвижном образе жизни сигнал становится обратным. Организм как будто снижает приоритет поддержания высокой прочности скелета. В результате кальций хуже удерживается в костной ткани.
Особенно важно помнить: если питание содержит кальций, но физической активности почти нет, это не гарантирует, что кальций будет эффективно встроен в кость.
Хроническое воспаление и обменные нарушения
Третий важный фактор — хроническое воспаление и сбои обмена веществ. Речь не о кратковременной инфекции, а о состояниях, при которых организм длительно живёт в неблагоприятном метаболическом фоне.
К таким состояниям относятся:
- ожирение;
- инсулинорезистентность;
- хронические заболевания почек;
- хронические воспалительные заболевания суставов;
- другие длительные метаболические и воспалительные нарушения.
На этом фоне клетки по-другому реагируют на сигналы. Меняется и минеральный обмен: костная ткань хуже удерживает кальций, а в сосудистой стенке создаются условия, при которых ему легче задержаться.
4. Дефициты и сбои в системе регуляции
Кальций никогда не работает в одиночку. Чтобы он всасывался, попадал в кровь, встраивался в кости и не откладывался в мягких тканях, необходима слаженная работа целой системы.
На кальциевый обмен влияют:
- витамин D — помогает всасыванию кальция в кишечнике;
- витамин K2 — участвует в направлении кальция в костную ткань;
- паратиреоидный гормон — регулирует, сколько кальция брать из костей и сколько возвращать;
- гормоны щитовидной железы;
- достаточное потребление белка;
- магний и фосфор;
- состояние желудочно-кишечного тракта, включая кислотность желудка.
Если хотя бы одно звено работает плохо, страдает вся система. Сам кальций при этом не становится «плохим» — он просто используется не по назначению.
Почему кальцификация сосудов — это не «накипь»
Распространённый образ кальцификации — будто кальций просто налипает на сосуды, как накипь на стенках трубы. На самом деле это слишком грубое упрощение.
Кальцификация сосудов — активный биологический процесс. В норме клетки сосудистой стенки препятствуют фиксации кальция. Но при воспалении, гормональных и обменных нарушениях поведение этих клеток меняется. Они начинают вырабатывать другие белки и по-другому отвечать на сигналы, создавая условия для закрепления кальция в ткани сосуда.
Именно поэтому основная проблема обычно не в том, сколько кальция съедено, а в том, как работает система его распределения.
Наглядно это можно представить так:
| Нормальное состояние | Нарушенное состояние |
|---|---|
| Кальций участвует в обмене и не задерживается в сосудистой стенке | Клетки сосудов создают условия для его фиксации |
| Кости сохраняют плотность при адекватной регуляции | Кости быстрее теряют минералы |
| Сосуды остаются более эластичными | Сосудистая стенка становится жёстче |

Добавки кальция: когда они нужны, а когда нет
Основной источник кальция для человека — пища. Суточные нормы изначально рассчитываются именно под рацион, а не под таблетки. Кальций можно получить из:
- молочных продуктов;
- рыбы с костями;
- некоторых овощей;
- орехов;
- семян.
Если с питанием не удаётся набрать нужное количество, тогда могут рассматриваться добавки. Но здесь важно разделять две разные ситуации.
Когда добавки могут быть оправданы
Они действительно могут быть частью поддержки при:
- остеопорозе;
- высоком риске переломов;
- нарушении всасывания;
- пожилом возрасте, когда покрыть потребность только питанием становится сложно.
В таких случаях кальций часто рассматривается вместе с витамином D как элемент общей стратегии, а не как самостоятельное решение проблемы.
Когда кальций «на всякий случай» не даёт пользы
Для большинства здоровых людей без высокого риска переломов регулярный приём добавок кальция без показаний не демонстрирует значимой пользы. Идея «буду пить кальций, чтобы укрепить кости» без оценки контекста не подтверждается надёжными данными.
Именно смешение этих двух ситуаций и порождает путаницу: людям кажется, что рекомендации для пациентов с остеопорозом одинаково подходят всем.
Правда ли, что кальций из добавок опасен для сосудов
Эта тема активно обсуждалась после ранних метаанализов, где предполагалось небольшое повышение сердечно-сосудистых рисков на фоне добавок кальция. Заголовки были громкими, но последующие более крупные и качественные исследования не подтвердили однозначного увеличения риска для всех подряд.
Сегодня более взвешенный подход выглядит так:
- риск нельзя оценивать вне контекста;
- важно, кому именно назначен кальций;
- имеет значение доза;
- важны питание, возраст, физическая активность и сопутствующие болезни.
Ключевой вывод остаётся прежним: любой кальций — и из пищи, и из добавок — может распределяться неправильно, если сама система регуляции уже нарушена.
Три правила, которые помогают понять кальциевый обмен
Правило 1. Кальций — часть системы, а не самостоятельный герой
Без витамина D, витамина K2, магния, нормальной гормональной регуляции, физической активности и контроля воспаления кальций не сможет выполнять свою роль так, как ожидается.
Правило 2. Пищевой кальций предпочтителен, когда это возможно
Сначала стоит оценить рацион. Речь идёт о суммарном количестве кальция из еды и добавок. Если часть потребности уже покрывается питанием, добавка нужна только на недостающий объём, а не «поверх» всего рациона.
Правило 3. Цель — не максимум, а достаточность
В отношении кальция принцип «чем больше, тем лучше» не работает. Организму нужен баланс. Недостаток вреден, но и избыток не делает кости крепче автоматически.
Что действительно помогает кальцию идти «по адресу»
Чтобы кальций с большей вероятностью использовался правильно, важен комплексный подход:
- поддержание регулярной физической активности, включая силовую нагрузку;
- контроль массы тела;
- снижение хронического воспаления;
- полноценный рацион;
- коррекция дефицитов по показаниям;
- оценка состояния костной ткани и факторов риска переломов;
- обсуждение добавок с врачом, если есть основания для их назначения.
Главная идея проста: кальций — не злодей и не универсальный спаситель. Это всего лишь участник сложной физиологической системы. И если система нарушена, один только кальций проблему не решит.
Именно поэтому при вопросах о профилактике остеопороза и кальцификации сосудов важно смотреть шире: на возраст, гормональный фон, уровень активности, воспаление, обмен веществ и качество питания. В большинстве случаев именно здесь и находится настоящий ответ на кальциевый парадокс.